De nombreux dentistes considèrent le traitement du canal radiculaire (dévitalisation) comme une procédure sûre, alors que d'autres recherches ont montré que ce traitement permettait à des bactéries dangereuses de se développer dans la bouche et le reste du corps allant jusqu'à être la source de cancers et de maladie cardiovasculaires. Le sujet au sein de notre structure fait débat comme vous le constaterez dans cet article.
Les symptômes énumérés ne doivent pas être source de diagnostic à distance et ne remplacent en aucun cas unevisite chez votre médecin ou votre dentiste.
Qu'est-ce que la dévitalisation d'une dent
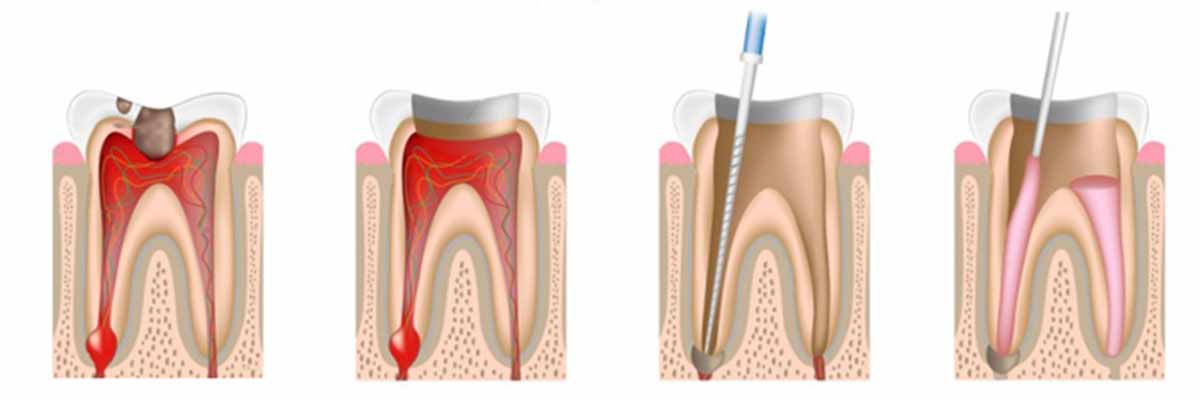 |
La dévitalisation (endodontie) est un acte de stomatologie réalisé sous anesthésie locale consistant à retirer du canal principal de la dent la pulpe (constituée des nerfs et des vaisseaux principaux). Il est prodigué en 2 étapes.
- Le dentiste, après avoir retiré les tissus de la dent et atteint la pulpe, va retirer cette dernière et nettoyer son canal. Pour cela, une aiguille dont la texture est rugueuse va permettre d'extraire le contenu du canal. Cet acte nécessite une grande précision car la totalité du nerf doit être extrait sans traverser l'apex (l'extrémité de la dent en contact avec l'os). Aujourd'hui des instruments de mesure électriques permettent d'atteindre l'apex de la dent avec une fiabilité d'1/10ème de millimètre. Le canal pulpaire est nettoyé et désinfecté en injectant un produit oxygéné. Le canal va être provisoirement comblé pendant quelques jours afin que les produits antibactériens fassent effet. Un pansement est placé.
- Après quelques jours, le pansement dentaire est retiré et le canal à nouveau nettoyé. Ce dernier est comblé et la dent est reconstituée par un composite de la même couleur que la dent. Jusque dans les années 90, des plombages étaient placés. Aujourd'hui sont utilisés des matériaux photopolymères (plombage blanc sans métal).
Voir les dangers des plombages et les techniques de décontamination à mettre en oeuvre pour leur retrait.
Anatomie et structure de la dent

Contrairement à ce qu'elle paraît, une dent n'est pas un tissu inerte. Elle est vivante et constamment irriguée via le canal dentaire d'où passent des nerfs et des vaisseaux sanguins. Cet ensemble forme la pulpe qui traverse la dentine en son centre. La dentine est recouverte par un tissu plus dur, l'émail. La partie de la dent visible se nomme la couronne. La dent est implantée dans le tissu osseux par la racine. Le parodonte entoure la racine de la dent. Il forme le cément qui va lier la dent au tissu osseux. Cette liaison est assurée par des ligaments alvéolaires.
La pulpe et son canal principal présentent de nombreuses bifurcations et ramifications qui irriguent l'ensemble de la dent, un peu comme un arbre possède son tronc et ses branches. Cet ensemble est stérile lorsque la dent est vivante et saine. Lorsque la dent est dévitalisée, elle meurt et dégage des toxines très nocives. C'est toute la question des études sur la toxicité d'un corps mort en bouche.
Le scandale des dents dévitalisées
Le scandale des plombages au mercure est bien connu, mais il en existe un bien plus grave selon certains scientifiques. L'empoisonnement causé par les dents dévitalisées. En effet, lors d'une dévitalisation, le canal principal de la dent est nettoyé, cependant la dent est constituée de centaines de sous canaux et bifurcations qui eux ne le sont pas. Ces derniers dégagent des bactéries qui se répandent par absorption vers les tissus osseux puis dans le sang.
Le sujet étant très sensible et peu connu en France par les dentistes eux-mêmes, l'objectif de cet article n'est pas de prendre position pour l'une ou l'autre des thèses mais bien d'informer et partager les avis de différents spécialistes comme c'est le cas dans de nombreux pays.
En France, cet acte est préconisé et remboursé par la sécurité sociale qui elle-même reconnaît les dérives de certains praticiens qui ont recours à cet acte de manière préventive. On retrouve aussi cette dérive dans certaines cliniques pratiquant le tourisme dentaire et qui, afin d'éviter que le patient n'ait à revenir en cas de sensibilité préfèrent traiter directement le canal. Dans le même temps la dévitalisation est déconseillée par l'ordre des stomatologues dans certains pays. On le voit, ce sujet divise une partie de la profession jusqu'aux politiques de santé de certains états.
En France la question est apparue en 2004 dans le rapport remis par Corinne Lepage, alors ex-ministre de la santé qui préconisait l'extraction des dents dévitalisées dans un but thérapeutique. Rapidement contesté par l'ordre des dentistes monté au créneau, ces derniers iront jusqu'en justice pour faire abattre ce texte. L'ancienne ministre qualifiera ce procès de ‘Chasse aux sorcières organisée par un tribu protégeant ses privilèges". Bien que plusieurs études valident la thèse des "anti-dévitalisations", ils perdront leur procès et un chirurgien-dentiste se verra retirer son droit d'exercer.
Alors qu'en penser ? Plusieurs études ont démontré la non-toxicité des produits de comblement utilisés lors de l'endodontie. Mais un problème de méthodologie apparaît dans ces études. L'empoisonnement éventuel proviendrait non pas des produits de complément mais des bactéries se développant dans les sous canaux et bifurcations à la suite de la dégradation des tissus morts. Les études qui elles démontrent que des toxines se dégagent des dents dévitalisées.
Toxicité des dents dévitalisées
Bien que l'on sache aujourd'hui que des bactéries et toxines se dégagent des dents dévitalisées, Il n'est pas simple de prouver que ces dernières sont à elles seules responsables de maladies. On compte cependant de plus en plus d'études le laissant penser. Parmi les plus connues de ces études on retrouve :
- Le cancérologue allemand, le Dr. Joseph Issels, insiste pour faire automatiquement extraire toutes les dents dévitalisées convaincu qu'elles sont à l'origine de nombreuses maladies comme le cancer.
- Le Dr. Price, un dentiste qui s'est fait connaître par des expériences qui consistaient à extraire les dents dévitalisées de personnes malades du coeur ou souffrant d'arthrite puis de les transplanter sous la peau de lapins. Ces derniers développent les mêmes maladies en quelques semaines.
- Le Dr. Boyd Haley, professeur et chercheur à l'Université du Kentucky, dénonce un empoisonnement à grande échelle arrangeant les dentistes et l'industrie pharmaceutique. Il a effectué des recherches complémentaires sur les travaux du Dr. M. Price en analysant les bactéries présentes dans les dents dévitalisées. Ses conclusions furent fracassantes : "Environ 25% contenaient des bactéries produisant des toxines plutôt bénignes. 50% des dents étudiées contenaient dans leur structure des bactéries susceptibles de nuire au bon fonctionnement du système immunitaire. Les derniers 25% des dents contenaient des bactéries produisant des toxines plus puissantes que le botulinum (remarque importante, le botulinum est largement reconnu comme la substance la plus toxique pour l'homme)."Cela mérite d'être répété. 25% des dents dévitalisées contiennent une toxine plus forte que la plus forte des toxines connues de l'homme. Il avait précédemment été à l'origine du scandale sur les plombages au mercure
- Le Dr. Mercola ou le Prof. Haley recommandent de retirer les dents dévitalisées, même si elles ont l'air sain.
- Les centres Anveli et le Prof. Ihde ont constaté via nos études cliniques que l'os sur les segments traités par des dévitalisations était de plus mauvaise qualité que les segments non traités et que le taux de réussite en implantologie était plus faible sur ces zones.
De nombreuses questions restent malgré tout en suspens. Les matériaux injectés sont-ils parfaitement neutres ? Le fait d'avoir un corps mort (la dent dévitalisée) dans l'organisme peut-il affecter la situation buccale et la santé plus généralement ?
Dévitalisation, un acte rentable
Les français présentent deux à trois fois plus de dents dévitalisées que les autres européens. Le remboursement de la sécurité sociale et des mutuelles a largement contribué à l'explosion de cette pratique même lorsqu'elle n'est pas réalisée dans un but thérapeutique.
Comme nous l'avons vu plus haut, la dévitalisation de la dent a été conçue pour éviter l'extraction de la dent lorsque celle-ci présente une carie profonde. On constate malheureusement sur nos patients que la plupart d'entre eux présentent des dents dévitalisées qui l'ont été de manière préventive. Pratiqué le plus souvent lors de la pose de couronne ou de facette il permet d'éviter que la dent ne devienne sensible au chaud et au froid.
L'atrophie osseuse peut atteindre 5 à 6 millimètres la première année (d'où l'avantage de l'implantation immédiate post extraction) puis de 1 à 2 mm par an.
Dans nos cours et congrès nous rencontrons un grand nombre de dentistes, stomatologues qui ne sont tout simplement pas informés de la toxicité de cet acte. Il est un acte rapide, indolore, rentable puisque remboursé par la sécurité sociale le patient n'est souvent pas contre.
Maladies liées aux dents dévitalisées
De nombreuses bactéries sont présentes dans les dents dévitalisées. Ces bactéries peuvent être la source de maladies ou d'effets néfastes sur la santé. En voici une liste non-exhaustive :
- Les bactéries Fusobacterium, Porphyromonas et Treponema sont liées àl'athérosclérose.
- La bactérie Porphyromonas est liée à la maladie d'Alzheimer par sa capacité à créer une inflammation dans le corps.
- Porphyromonas, Treponema et Tannerella sont liés au contrôle insuffisant de la glycémie et au diabète.
Conclusion
Pourquoi dévitaliser ?
Vous
allez penser après avoir lu cet article que nous sommes farouchement
contre la dévitalisation. Eh bien non, c'est là le paradoxe. Il n'existe
parfois pas d'autres moyens de sauver la dent atteinte. Elle doit être
pratiquée cependant de manière parfaitement contrôlée et après avoir
tenté de conserver la dent vivante au maximum. La dévitalisation ne doit
pas être réalisée dans le cas de la pose d'une couronne si la dent
n'est pas attaquée par une carie ayant atteint le nerf. Lorsqu'il s'agit
d'une seule dent le risque est moindre, mais plus le nombre de dents
dévitalisées en bouche est important plus le risque d'empoisonnement est
élevé.
Comment éviter de dévitaliser une dent ?
La
première chose à faire est préventive. En conservant une bonne hygiène
dentaire pour éviter à toute carie de s'installer. Si le nerf est
atteint par la carie alors la question se posera à savoir s'il faut
dévitaliser la dent et la conserver avec les risques cités plus haut ou
extraire cette dernière et réaliser un bridge (pont), un implant
dentaire ou rester édenté. Ce qui rend ce choix encore plus difficile
provient du fait qu'il est souvent réalisé sans même que le patient ait
donné son accord préalable. Vous vous rendez chez votre dentiste pour
vous poser une couronne dentaire ou soigner un mal de dent et ressortez
avec une dent dévitalisée.
Que faire si votre dentiste vous dit qu'il faut dévitaliser votre dent ?
Si
votre dentiste vous informe de la nécessité de dévitaliser une dent
c'est déjà une bonne chose puisqu'il vous informe avant de pratiquer
l'acte. Votre décision dépendra également de la confiance que vous
portez en votre dentiste. Demandez-lui avant toute chose s'il estime
possible de conserver la dent vivante. Si le nerf n'est pas directement
touché il pourra combler la carie et vous constaterez après 5 à 6
semaines si la dent est toujours sensible. Vous devez lui demander de
tout faire pour sauver cette dent. Cela peut prendre plusieurs
consultations.
Sources utilisés pour la rédaction de cet article
- American Association of Endodontists, "Root Canal Safety."
- M. E. Vienna et al., "Effect of root canal procedures on endotoxins and endodontic pathogens," Oral Microbiology and Immunology vol. 22, issue 6 (December 2007).
- P. N. R. Nair, "On the causes of persistent apical periodontitis," International Endodontic Journal vol. 39, issue 4 (April 2006).
- A. Cope et al., "Systemic antibiotics for symptomatic apical periodontitis and acute apical abscess in adults," Cochrane Reviews, June 2014.
- Analia Veitz-Keenan and Angela M De Bartolo, "Insufficient evidence of the effect of systemic antibiotics on adults with symptomatic apical periodontitis or acute apical abscess," Evidence-Based Dentistry vol. 15 (2014).
- E. L. Souza et al., "Macrophage cell activation with acute apical abscess contents determined by interleukin-1 Beta and tumor necrosis factor alpha production," Journal of Endodontics vol. 40, issue 11 (Nov. 2014).
- José F. Siqueira, Jr. and Isabela N. Rôças, "Microbiology and Treatment of Acute Apical Abscesses," Clinical Microbiology Reviews, April 2013.
- V. Vengerfeldt et al., "Highly diverse microbiota in dental root canals in cases of apical periodontitis (data of illumina sequencing),"Journal of Endodontics vol. 40, issue 11 (Nov. 2014).
- Byalakere Rudraiah Chandra Shekar et al., "Herbal extracts in oral health care – A review of the current scenario and its future needs,"Pharmacognosy Review vol. 9, issue 18 (Jul-Dec 2015).
- C. Fernandez et al., "Identification of Synergistetes in endodontic infections," Microbial Pathogenesis vol. 73, Nov. 2014.

